
مطالب درمان زگیل تناسلی HPV توسط AHCC
لیزر درمانی دهانه رحم چیست؟
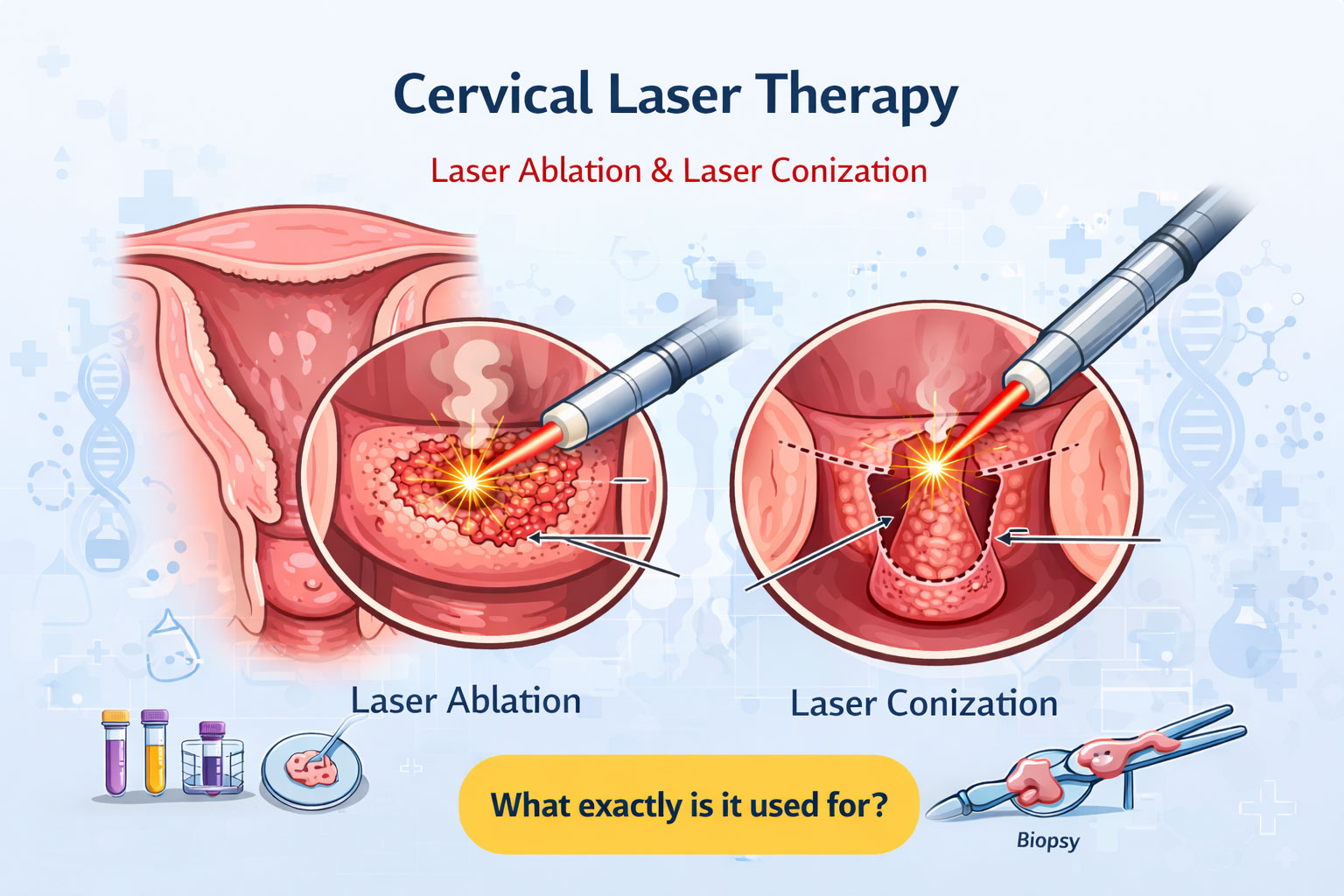
لیزر درمانی دهانه رحم (Cervical Laser Therapy): از کاربردها تا مراقبتها، عوارض و مقایسه با LEEP
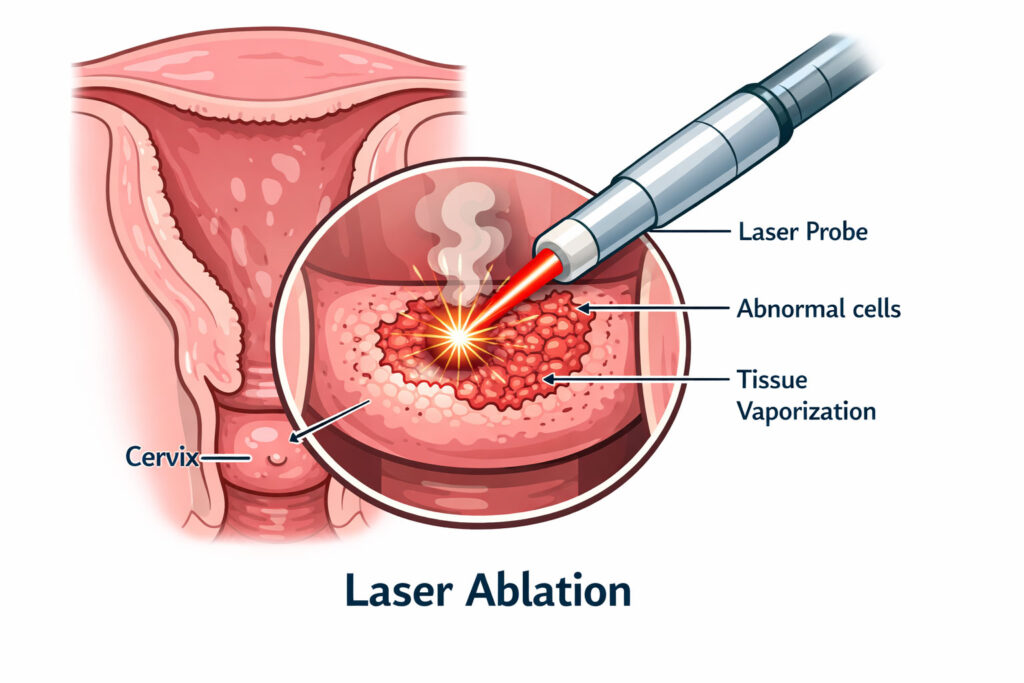
لیزر درمانی دهانه رحم معمولاً به معنی لیزر ابلیشن (Laser Ablation) است؛ یعنی با پرتو لیزر، بخشهای غیرطبیعیِ سطح دهانه رحم (سرویکس) سوزانده/تبخیر میشوند تا بافت سالم دوباره جایگزین شود.
این روش بیشتر برای درمان سلولهای غیرطبیعی دهانه رحم (مانند برخی موارد CIN یا ضایعات پیشسرطانی) و در بعضی مراکز برای برخی مشکلات خوشخیم مثل «زخم دهانه رحم/التهاب مزمن یا اکتروپیون» (بسته به تشخیص پزشک) مطرح میشود.
نکته خیلی مهم: قبل از هر نوع درمان تخریبی (مثل لیزر یا کرایو)، معمولاً باید ارزیابی دقیق انجام شود (پاپ/HPV، کولپوسکوپی و اغلب بیوپسی) تا مطمئن شویم ضایعه تهاجمی (سرطان) وجود ندارد و درمان انتخابی مناسب است.
فهرست مطالب
- لیزر دهانه رحم دقیقاً چه روشهایی دارد؟
- چه کسانی کاندید لیزر دهانه رحم هستند؟
- چه زمانی لیزر مناسب نیست؟
- مراحل انجام لیزر دهانه رحم (قبل، حین، بعد)
- مراقبتهای بعد از لیزر و زمان بهبودی
- ترشحات و روند طبیعی ترمیم (روز به روز)
- عوارض و خطرات احتمالی
- مقایسه لیزر با LEEP/کونیزاسیون/کرایوتراپی
- اثر روی باروری و بارداری آینده
- پیگیری بعد از درمان (Pap/HPV و کولپوسکوپی)
- سؤالات کلیدی برای پرسیدن از پزشک
- سؤالات پرتکرار
لیزر دهانه رحم دقیقاً چه روشهایی دارد؟
در حوزه سرویکس، دو اصطلاح را زیاد میبینید:
- Laser Ablation(لیزر ابلیشن): درمان تخریبی است؛ یعنی لیزر، سلولهای غیرطبیعی سطح دهانه رحم را میسوزاند/تبخیر میکند تا بافت سالم جایگزین شود.
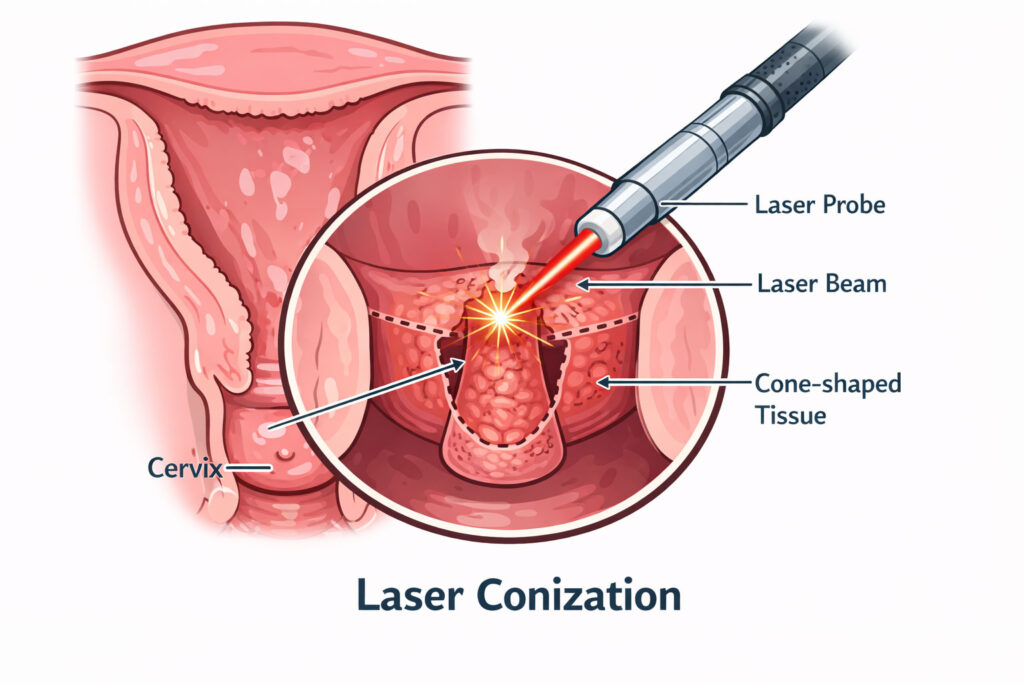
- Laser Conization (کونیزاسیون با لیزر): نوعی روش برداشتی (Excisional) است که قطعه مخروطی شکل از دهانه رحم برداشته میشود (شبیه کونیزاسیون سرد یا LEEP)، با این تفاوت که ابزار/انرژی برش لیزر است. این روش برای همه مراکز رایج نیست.
چه کسانی کاندید لیزر دهانه رحم هستند؟
کاربرد کلاسیک لیزر ابلیشن، درمان برخی موارد سلولهای غیرطبیعی دهانه رحم (CIN) است؛ معمولاً زمانی که ضایعه روی بخش بیرونی سرویکس (اکتوسرویکس) قابل مشاهده باشد و قبل از درمان، ارزیابی لازم انجام شده باشد.
در بعضی کشورها/مراکز، لیزر برای درمان «abnormal cervical cells» به عنوان یک گزینه سرپایی مطرح میشود.
در ایران گاهی عبارت «لیزر زخم دهانه رحم» هم استفاده میشود که ممکن است به شرایطی مثل التهاب/زخم مزمن، اکتروپیون یا ضایعات خوشخیم اشاره کند.
اما مهم است که قبل از هر اقدامی، تشخیص دقیق (و افتراق از ضایعات پیشسرطانی) انجام شود و درمان بر اساس علت انتخاب گردد.
نکته کاربردی: اگر هدف «فقط رفع علائم» (مثل ترشح یا خونریزی تماس) باشد، پزشک ابتدا علت را مشخص میکند (عفونت، التهاب، پولیپ، اکتروپیون، CIN و …) و بعد درباره مناسب بودن لیزر تصمیم میگیرد.
چه زمانی لیزر مناسب نیست؟
لیزر ابلیشن چون بافت را تخریب میکند، معمولاً نمونهی کامل بافتی برای پاتولوژی مثل روشهای برداشتی (LEEP/کونیزاسیون) فراهم نمیکند.
بنابراین در مواردی که احتمال ضایعه پنهانتر یا درگیری کانال سرویکس مطرح باشد، یا نیاز به بررسی پاتولوژیک کامل وجود داشته باشد، پزشک معمولاً به سمت روشهای برداشتی میرود.
هشدار: اگر ضایعه داخل کانال سرویکس گسترش داشته باشد، یا شک به ضایعه تهاجمی/بدخیمی وجود داشته باشد، معمولاً روشهای برداشتی (مثل LEEP یا کونیزاسیون) برای تشخیص و درمان ارجح هستند.
مراحل انجام لیزر درمانی دهانه رحم (قبل، حین، بعد)
1) قبل از لیزر
- ارزیابی اولیه: معمولاً پاپ اسمیر/HPV و سپس کولپوسکوپی انجام میشود؛ در بسیاری موارد بیوپسی هم لازم است.
- بررسی عفونتها: اگر عفونت فعال وجود داشته باشد، ممکن است ابتدا درمان شود.
- زمانبندی: اغلب ترجیح داده میشود زمانی انجام شود که خونریزی قاعدگی وجود ندارد.
- داروها و شرایط خاص: در مورد رقیقکنندههای خون، داروهای خاص، آلرژیها و بارداری حتماً با پزشک هماهنگ شود.
2) حین انجام لیزر
در بسیاری از منابع، لیزر ابلیشن به عنوان درمان سرپایی معرفی میشود. معمولاً با اسپکولوم (مثل معاینه زنان) سرویکس دیده میشود و با بیحسی موضعی، لیزر به ناحیه غیرطبیعی تابانده میشود تا سلولهای غیرطبیعی تخریب شوند.
ممکن است بوی خفیف سوختگی احساس شود که معمولاً به معنی عملکرد لیزر است.
3) بعد از لیزر درمانی دهانه رحم(در همان روز)
- اکثر افراد همان روز به خانه برمیگردند.
- ممکن است کرامپ خفیف شبیه درد قاعدگی داشته باشید.
- ترشح آبکی یا آغشته به خون خفیف در روزهای بعد میتواند طبیعی باشد.
مراقبتهای بعد از لیزر و زمان بهبودی
مراقبتهای دقیق ممکن است بسته به مرکز درمانی متفاوت باشد، اما توصیههای رایج شامل موارد زیر است:
چه زمانی فوراً به پزشک مراجعه کنیم؟
خونریزی شدید (مثل پر شدن پد در مدت کوتاه)، تب، درد شدید رو به افزایش، ترشح بدبو/چرکی، یا سرگیجه و ضعف غیرعادی.
ترشحات و روند طبیعی ترمیم (روز به روز)
بعد از لیزر، سطح سرویکس باید دوباره اپیتلیال (ترمیم سطحی) شود. به همین دلیل، الگوی ترشح/لکهبینی در بسیاری از افراد قابل انتظار است. این الگو میتواند با توجه به وسعت ضایعه و روش مرکز درمانی فرق کند.
عوارض و خطرات احتمالی لیزر درمانی دهانه رحم
مثل هر اقدام درمانی روی سرویکس، لیزر هم میتواند عوارضی داشته باشد؛ اغلب خفیف و قابل مدیریت، اما مهم است بدانید چه چیزهایی ممکن است رخ دهد:
- خونریزی: خفیف تا متوسط شایعتر است؛ خونریزی شدید نادر اما مهم است.
- عفونت: در صورت رعایت مراقبتها معمولاً کمخطر است، اما ممکن است رخ دهد.
- ترشح آبکی: در برخی افراد چند روز تا چند هفته دیده میشود.
- درد/کرامپ: اغلب خفیف و کوتاهمدت.
- عود یا باقی ماندن ضایعه: ممکن است نیاز به پیگیری و گاهی درمان مجدد باشد.
- تغییرات دهانه رحم (نادر): بهندرت ممکن است تغییرات بافتی ایجاد شود (مثل تنگی دهانه رحم)، که معمولاً با انتخاب درست بیمار و پیگیری مناسب، احتمال آن کاهش مییابد.
مقایسه لیزر با LEEP/کونیزاسیون/کرایوتراپی
اثر لیزر درمانی دهانه رحم روی باروری و بارداری آینده
بهطور کلی، هر درمانی که روی سرویکس انجام میشود میتواند نگرانیهایی درباره بارداری آینده ایجاد کند.
در مطالعات، برخی روشهای برداشتی (مانند LEEP/کونیزاسیون) با افزایش ریسک برخی پیامدهای بارداری مثل زایمان زودرس یا پارگی زودرس کیسه آب در برخی تحلیلها همراه گزارش شدهاند.
در مقابل، روشهای تخریبی مثل لیزر ابلیشن در برخی منابع به عنوان گزینهای با اثر کمتر بر ساختار سرویکس مطرح میشوند؛ اما انتخاب روش به نوع ضایعه و ایمنی تشخیصی بستگی دارد.
پیگیری بعد از درمان (Follow-up) چرا حیاتی است؟
چه لیزر انجام دهید، چه LEEP یا کرایو، پیگیری بعد از درمان بسیار مهم است چون هدف فقط «برداشتن/تخریب ضایعه» نیست؛ باید مطمئن شویم که ضایعه برنگشته و HPV/سلولهای غیرطبیعی دوباره فعال نشدهاند.
برنامه پیگیری (زمان پاپ/HPV یا کولپوسکوپی) را پزشک بر اساس نتیجه پاتولوژی/کولپوسکوپی و ریسک شما تعیین میکند.
یادآوری مهم: اگر درمان شما تخریبی باشد (لیزر/کرایو)، چون «نمونه کامل برای پاتولوژی» مثل LEEP ندارید، اهمیت پیگیریهای منظم معمولاً بیشتر میشود.
سؤالات کلیدی برای پرسیدن از پزشک (قبل از انتخاب لیزر یا LEEP)
- تشخیص دقیق من چیست؟ CIN1 / CIN2 / CIN3 یا مشکل خوشخیم مثل اکتروپیون/التهاب؟
- آیا بیوپسی انجام شده و ضایعه تهاجمی رد شده است؟
- آیا ضایعه وارد کانال سرویکس شده یا فقط روی اکتوسرویکس است؟
- برای من درمان تخریبی مناسبتر است یا برداشتی؟ چرا؟
- برنامه دقیق پیگیری بعد از درمان (HPV/Pap/کولپوسکوپی) چیست؟
- با توجه به برنامه بارداری آینده، کدام روش برای من منطقیتر است؟
سؤالات پرتکرار درباره لیزر دهانه رحم
1) آیا لیزر دهانه رحم برای HPV هم درمان محسوب میشود؟
لیزر معمولاً ضایعه (سلولهای غیرطبیعی/ناحیه درگیر) را درمان میکند، نه خودِ ویروس را.
ممکن است پس از درمان، با بهبود ایمنی و پیگیری درست، HPV در برخی افراد منفی شود؛ اما «درمان قطعی HPV فقط با لیزر» گزاره دقیقی نیست. پیگیری، واکسیناسیون (در صورت صلاحدید پزشک) و سبک زندگی سالم اهمیت دارد.
2) درد لیزر دهانه رحم چقدر است؟
اغلب با بیحسی موضعی انجام میشود و درد معمولاً خفیف تا متوسط و کوتاهمدت است (کرامپ شبیه قاعدگی). تجربه افراد متفاوت است.
3) چه مدت بعد از لیزر میتوان رابطه جنسی داشت؟
معمولاً چند هفته پرهیز توصیه میشود تا سطح سرویکس ترمیم شود. عدد دقیق را پزشک بر اساس نوع درمان و میزان ترمیم شما مشخص میکند.
4) آیا لیزر جای زخم یا تنگی دهانه رحم ایجاد میکند؟
در اکثر افراد خیر یا بسیار خفیف است، اما هر درمان سرویکس میتواند بهندرت باعث تغییرات بافتی شود. رعایت مراقبتها و پیگیری باعث کاهش ریسک عوارض میشود.
5) اگر CIN دارم، لیزر بهتر است یا LEEP؟
این تصمیم کاملاً به نوع ضایعه، محل آن، نتیجه کولپوسکوپی/بیوپسی، سن، برنامه بارداری و نظر متخصص بستگی دارد.
در بسیاری دستورالعملها، وقتی نیاز به بررسی دقیق پاتولوژی و حاشیهها باشد یا ضایعه به کانال نزدیک باشد، روشهای برداشتی مثل LEEP ترجیح داده میشوند.
6) آیا بعد از لیزر درمانی دهانه رحم ممکن است دوباره ضایعه برگردد؟
بله، احتمال عود یا باقیماندن ضایعه وجود دارد؛ به همین دلیل پیگیری منظم (Pap/HPV/کولپوسکوپی طبق برنامه پزشک) بخش جدانشدنی درمان است.
بیشتر بخوانیم:






